Дерматит (экзема) у детей и взрослых
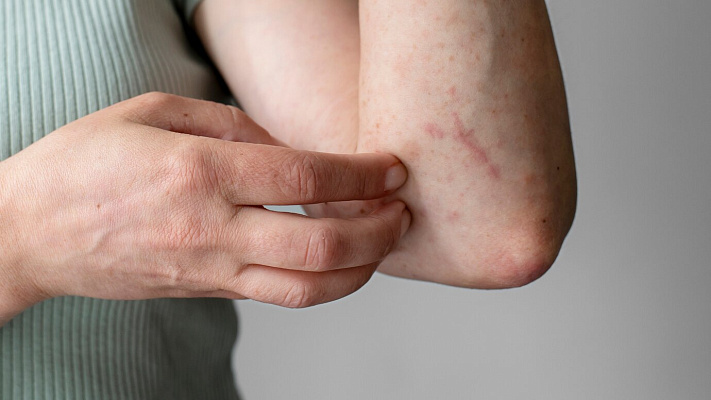
Экзема (др.-греч. — «высыпание на коже» и «вскипаю») — это название группы состояний, при которых кожа становится зудящей, воспаленной и покрасневшей.
Экзема широко распространена. В 2022 году наиболее распространённой формой экземы – атопическим дерматитом – в мире страдало не менее 223 миллионов человек.
Экзема представляет собой хроническое воспалительное, рецидивирующее заболевание кожи, проявляющееся зудом, сухостью кожи, сыпью, шелушащимися пятнами, волдырями и кожными инфекциями.
Строение кожи человека
Прежде чем мы перейдём к деталям этого непростого заболевания, разберём строение кожи человека.

Кожа - самый большой орган тела человека. Общая площадь поверхности кожи взрослого составляет 1,5-1,8 м2, а ее масса вместе с подкожной̆ жировой клетчаткой достигает 17 % массы тела. В области носа, рта, глаз кожа непосредственно переходит в слизистые оболочки.
На поверхности кожи наблюдается сложный рисунок в виде треугольных и ромбических полей, сформированный многочисленными бороздками.
Кожа служит защитным барьером от жары, ультрафиолетового излучения, травм и инфекций. Помимо этого, кожа также:
-
Регулирует температуру тела
- Сохраняет воду и жир
- Является органом чувств (болевая, температурная, тактильная)
- Предотвращает потерю воды
- Предотвращает проникновение бактерий, вирусов, грибков
- Действует как барьер между организмом и окружающей средой
- Помогает вырабатывать витамин D при воздействии солнца
Кожа состоит из 3 слоев: эпидермис, дерма, подкожно-жировой слой (гиподерма). Каждый слой имеет определенные свойства и функции.
Эпидермис
Эпидермис (тонкий внешний слой кожи) представляет собой многослойный плоский ороговевающий эпителий, обладающий выраженной регенераторной способностью. Он расположен на базальной мембране (пластинка протеина коллагена), отделяющей его от дермы, и состоит из клеток - эпидермоцитов. Выделяют 5 слоёв эпидермиса (второго блестящего слоя в коже лица нет):
-
Роговой (stratum corneum);
-
Блестящий (stratum lucidum)
-
Зернистый (stratum granulosum);
-
Шиповатый (stratum spinosum);
- Базальный или ростковый (stratum basale).
Для наших целей достаточно понимания того, что молодые клетки эпидермиса находятся внизу, и по мере продвижения наружу (миграция клеток) они насыщаются белком кератином и становятся грубыми (ороговевают). От поверхностного (рогового) слоя эпидермиса постоянно отшелушиваются мёртвые клетки. Таким образом, эпидермис постоянно обновляется. Помимо этого, в эпидермисе находятся пигментные клетки меланоциты, которые отвечают за цвет кожи, иммунные клетки и клетки, отвечающее за чувствительность.
Дерма
Дерма – это средний слой кожи. Дерма содержит кровеносный сосуды, лимфатические сосуды, волосяные луковицы, потовые железы, коллаген, нервы, сальные железы.
Дерма скрепляется белком, называемым коллаген. Этот слой придает коже гибкость и прочность. Дерма также содержит болевые и тактильные рецепторы.
Подкожно-жировой слой (гиподерма)
Подкожный жировой слой является самым глубоким слоем кожи. Он состоит из сети коллагеновых и жировых клеток. Он помогает сохранить тепло тела и защищает тело от травм, действуя как амортизатор.
Что вызывает экзему?
Точная причина экземы или атопического дерматита неизвестна, хотя обычно она возникает в семьях с атопическими заболеваниями (атопический дерматит, астма и аллергии), что указывает на генетический компонент.
В последние несколько лет у некоторых пациентов с экземой были описаны мутации в гене белка филаггрина, который важен для создания здорового кожного барьера. Эти пациенты, по-видимому, имеют атопический дерматит, который начинается раньше, более тяжелый и стойкий и связан с астмой и аллергической сенсибилизацией.

У пациентов могут быть специфические или уникальные триггеры, вызывающие обострение экземы, и к ним относятся аллергены, инфекционные агенты и эмоциональные факторы.
Экзема не заразна. Вы не можете заразиться от кого-то другого. Хотя точная причина экземы неизвестна, доктора знают, что у людей, у которых развивается экзема, это происходит из-за комбинации генов и факторов окружающей среды.
Когда раздражитель или аллерген извне или внутри организма «включает» иммунную систему, она вызывает воспаление. Именно это воспаление вызывает симптомы, характерные для большинства видов экземы. Иногда экзему можно спутать с другими распространенными состояниями, такими как сенная лихорадка, псориаз, аллергические реакции. Экзема может поражать любую часть тела от головы до голеней, кистей и стоп.
Что усугубляет/провоцирует экзему?
Триггер (пусковой механизм) — это все, что может усугубить симптомы экземы. Некоторые распространенные примеры включают в себя:
- химикаты, искусственные красители, консерванты, отдушки или мыло;
- ковер, шерстяные или колючие ткани;
- вирусные инфекции;
- нагревание;
- стресс.
Какие виды экземы встречаются?
Общепринятой классификации экземы не существует, но врачи выделяют следующие виды экземы:
Атопический дерматит: форма экземы, вызывающая воспаление, сухость и зуд кожи. Хотя, данная форма типична для маленьких детей, заболевание может проявляться в любом возрасте.
Контактный дерматит, также называемый аллергическим контактным дерматитом - это форма экземы, вызываемая факторами окружающей среды.
Себорейный дерматит: воспалительная форма экземы, поражающая кожу головы.
Нейродерматит поражает небольшие участки кожи. Заболевание делает их зудящими и чешуйчатыми.
Дисгидротическая экзема: этот тип экземы сушит кожу и может вызывать жжение, сыпь и волдыри.
Нуммулярная экзема, также называемая нуммулярным дерматитом, характеризуется небольшими округлыми поражениями по всему телу, но особенно на руках и ногах.
Застойный (варикозный) дерматит: изменение цвета кожи на ногах, как правило, в результате варикозной болезни вен.
Разберём особенности и отличия основных видов экземы.Атопический дерматит
Атопический дерматит часто называют просто экземой или атопической экземой. Это состояние, которое обычно развивается у детей первых пяти лет жизни и вызывает чрезвычайно зудящие высыпания, появляющиеся и исчезающие. Атопический дерматит не заразен. Миллионы пациентов всех возрастов (от новорожденных до людей 65 лет и старше) живут с этим заболеванием. Симптомы варьируются от чрезмерно сухой, зудящей кожи до болезненных зудящих высыпаний, которые вызывают бессонницу по ночам и мешают повседневной жизни.
Когда у ребенка значительно пигментированная кожа, атопический дерматит, как правило, диагностируется в более позднем возрасте. Иногда это состояние вообще упускается из виду, потому что патологические элементы менее заметны на тёмной коже. При коричневой или черной коже наблюдается изменение цвета кожи от серого до фиолетово-коричневого, а не красная сыпь.
Мифы об атопическом дерматите.

Миф № 1: Вы можете избавиться от атопического дерматита, найдя и устранив одну причину, которая его вызывает. При общении с родителями, у которых есть ребенок с экземой, дерматологи часто обнаруживают, что родители хотят найти тот или иной пищевой аллерген, вызывающий экзему у их ребенка. До визита к дерматологу родители часто говорят, что уже экспериментировали с удалением из рациона ребенка различных продуктов, таких как яйца, молоко и орехи.
Факт: Годы исследований доказали, что удаление из рациона одного продукта питания не может вылечить атопический дерматит. Это сложное заболевание, которое требует комплексного подхода и наблюдения дерматолога. Удаление определенных продуктов из рациона ребенка на усмотрение родителей не может вылечить атопический дерматит.
Чтобы облегчить течение атопического дерматита, дерматологи составляют план лечения, включающий:
-
Уход за кожей;
-
Исключение триггеров или уменьшение и модификация их воздействия на организм;
-
Лекарства или светотерапию по мере необходимости.
Многие родители считают, что дети перерастают атопический дерматит. Эта тенденция действительно наблюдается. Однако, как было сказано выше, атопический дерматит может поражать пациентов любого возраста. Ждать, что с возрастом всё пройдёт само неправильно – необходимо обращаться к специалисту с первыми проявлениями заболевания.

Миф № 2: чтобы уменьшить количество обострений, нужно сократить частоту купаний.
Факт: Короткая ежедневная теплая ванна или душ помогают пациентам с атопическим дерматитом. Купание удаляет бактерии и другие микробы с кожи, что помогает уменьшить кожные инфекции.
Нанесение на кожу увлажняющего крема без отдушек в течение нескольких минут после купания помогает удерживать влагу в коже и уменьшает сухость.
Чем проявляется атопический дерматит?
Атопический дерматит иногда называют «зудом, вызывающим сыпь», потому что он начинается с кожного зуда. При расчесывании зудящей кожи появляется сыпь. Эта сыпь также имеет тенденцию быть очень зудящей. Атопический дерматит может развиться на любом участке кожи в любом возрасте. Однако в каждом возрастном периоде он чаще появляется на определенных участках тела и имеет уникальный внешний вид.
У младенцев сыпь чаще образуется на коже головы и лица, и особенно на щеках. Кожа становится сухой, шелушащейся и зудящей. Сыпь может сопровождаться образованием «пузырей», заполненных жидкостью.

Чаще всего, дети заболевают атопическим дерматитом на голове. Однако, он может появиться и на других участках тела. Сыпь в области подгузника, более вероятно, является опрелостью – не стоит её путать с атопическим дерматитом.
Поскольку зуд интенсивный, младенец может тереться о постельное белье, ковровое покрытие и другие предметы, чтобы почесать зудящее место. Также ребенок может беспокоен и иметь проблемы со сном. На фоне нарушения целостности кожных покровов к атопическому дерматиту может присоединяться инфекция.
Когда атопический дерматит начинается в возрасте от 2 лет до полового созревания, у ребенка наблюдаются сыпь в области локтевых сгибов или коленей. Другими распространенными местами появления сыпи являются шея, запястья, лодыжки и/или складки между ягодицами и ногами.
Со временем кожа во области поражения может становиться неровной и напоминать мурашки на теле. Кожа меняет цвет, как в сторону осветления, так и в сторону потемнения. Характерно утолщение кожи, развитие уплотнений. Независимо от цвета кожи, кожа с сыпью на ощупь теплее, чем окружающая кожа.
Иногда у ребенка появляется сыпь, которая проявляется сухими чешуйчатыми приподнятыми пятнами. В отдельных случаях атопический дерматит характеризуется точечными зудящими пятнами на коже. Расчёсывание пятен ребёнком приводит к образованию влажной сыпи, впоследствии покрывающейся коркой.
Клинические проявления атопического дерматита у взрослых несколько отличаются от признаков заболевания у детей.
У взрослых часто появляются пятна и шелушение кожи. Взрослые чаще имеют более темные высыпания. Примерно 2-3% взрослого населения страдают атопическим дерматитом. У некоторых пациентов болезнь началась в детстве и продолжается во взрослом состоянии. Иногда атопический дерматит рецидивирует после, казалось бы, полного излечения. В редких случаях дерматит начинается после 18 лет.
У взрослых пациентов с атопическим дерматитом, как правило, наблюдается меньше сыпи. Для данной группы пациентов характерны следующие признаки:
- Чрезвычайно сухая кожа
- Кожа, которая легко «раздражается»
- Поражение кожи рук
- Проблемы с глазами (экзема на веках, катаракта)

Если атопический дерматит протекает много лет, кожа пациента может принимать характерный утолщённый вид, напоминающий изделия из кожи. Пораженная кожа также имеет тенденцию выглядеть темнее (или светлее), чем окружающие участки. Утолщенная кожа может все время чесаться.
Взрослые, в отличие от детей, склонны иметь атопический дерматит в области глаз. Характерна утолщённая, потемневшая, зудящая вокруг глаз кожа.
Некоторые признаки атопического дерматита могут развиться в любом возрасте:
-
Расчесывание приводит к раздражению и кровоточивости кожи. Иногда высыпания вскрываются и мокнут.
-
Глубокие линии на ладонях. У некоторых людей с атопическим дерматитом на ладонях появляются многочисленные глубокие линии, напоминающие морщины. На светлой коже эти линии имеют красноватый оттенок.
- Страдающие атопическим дерматитом имеют более высокий риск развития инфекционных заболеваний кожи.
- Тревога, депрессия и социальная изоляция.
Исследования показывают, что атопический дерматит может вызывать тревогу, депрессии и социальную изоляцию. Депрессия и тревога часто возникают из-за зуда, болезненности кожи и проблем со сном.
Люди, живущие с экземой, часто говорят, что они чувствуют себя неловко и стыдятся, когда другие люди могут видеть кожные проявления болезни.
Это также способствует снижению настроения и беспокойству, из-за чего больные могут проводить больше времени в одиночестве. В подобных случаях лечением должны заниматься дерматолог совместно с психиатром или психологом.
Диагностика и лечение атопического дерматита
Для диагностики атопического дерматита доктору, как правило, достаточно осмотра. Экзема имеет тенденцию то усиливаться, то ослабевать, поэтому пациенту на приеме полезно иметь при себе фотографии предыдущих обострений болезни. В редких случаях для верификации диагноза врач может назначить биопсию кожи.
Целью лечения экземы является оптимальный контроль над заболеванием.
План лечения, составленный специалистом, обычно включает:
-
облегчение симптомов зуда и боли;
-
предотвращение обострений экземы;
-
снижение риска развития хронических изменений кожи (утолщение, хронический зуд).
Полезные советы пациентам с АД:
- Держите кожу влажной - наносите увлажняющий крем. Дерматологи рекомендуют увлажняющий крем всем пациентам с атопическим дерматитом. Увлажнение помогает предотвратить появление трещин на коже, которые могут привести к усилению сыпи, зуда или присоединению инфекции.
- Поддерживайте кожу в чистоте. Тёплый непродолжительный душ и ванна не противопоказаны при экземе.
- Все, что вызывает обострение экземы, известно как триггер. У каждого есть свои уникальные триггеры экземы, поэтому важно их найти и выяснить как их избежать. Общие триггеры включают средства по уходу за кожей, погоду (холодную или жаркую), шерстяную одежду, стресс, духи и стиральные порошки, содержащие ароматизаторы.
Комплексное лечение атопического дерматита включает средства для нанесения на кожу, процедуры местного действия, а также системные лекарственные средства для приема внутрь.
К средствам для местного применения относятся:
-
Кортикостероиды («гормональные мази») – эти лекарства широко используются в медицине благодаря своим выраженным противовоспалительным эффектам. Как правило, данные препараты используются дважды в день и хорошо переносятся. В редких случаях возможны местные аллергические реакции. Истончение кожи является наиболее серьезным побочным эффектом от применения кортикостероидов и чаще происходит при нанесении сильнодействующих мазей на лицо или шею. Риск истончения кожи увеличивается с возрастом. Реже это случается с детьми и чаще всего встречается у пожилых. Большинство побочных эффектов от местных кортикостероидов исчезают после отмены препарата.
-
Кремы и мази, известные как местные ингибиторы кальциневрина. Как правило, дерматолог может назначить препарат этой группы, если кортикостероиды не работают или не подходят пациенту. Использование ингибиторов кальциневрина позволяет избежать побочных эффектов, характерных для местных кортикостероидов, таких как истончение кожи. Ингибиторы кальциневрина имеют хорошие показатели безопасности при использовании по назначению. Наиболее распространенными побочными эффектами выступают жжение и покалывание, являются нормальными и имеют тенденцию исчезать по мере заживления кожи.
-
Мазь из группы ингибиторов фосфодиэстеразы-4 используется для лечения пациентов в возрасте 3 месяцев и старше. Это новый метод лечения экземы легкой и средней степени тяжести. Исследования показывают, данный препарат может эффективно снижать признаки воспаления (покраснение, отек, жар), зуд (показано для облегчения зуда через несколько дней) и интенсивность сыпи. Препарат не продаётся на территории РФ.
-
Кремы ингибиторов янус-киназы (ингибитор JAK). Этот новый препарат одобрен для лечения больных в возрасте 12 лет и старше. Он помогает некоторым пациентам с очаговой алопецией вернуть волосы, а некоторым пациентам с витилиго вернуть утраченный цвет кожи. Ингибитор JAK может остановить зуд при экземе — иногда в течение нескольких дней. Данное лекарство отличает быстрота действия и высокая эффективность. В настоящее время местная форма препарата не доступна территории РФ.
-
Каменноугольная смола (дегтярное мыло): используется более 100 лет для лечения экземы. Препарат используется в виде кремов, гелей, мыла, и уменьшает зуд, воспаление и утолщение кожи.
Хотя местное лечение (нанесение на кожу) помогает большинству пациентов, некоторым людям требуются дополнительные специальные процедуры. Таким пациентам дерматолог может назначить фототерапию или системную терапию (препараты, которые попадают в кровь).
Системные препараты в лечении атопического дерматита
Данные лекарства, попадая в организм при проглатывании или через инъекцию, проникают в кровь и за счёт этого действуют на весь организм.
К данной группе препаратов относятся специальные антитела, которые блокируют медиаторы воспаления, известные как интерлейкин 4 (ИЛ-4) и интерлейкин-13 (ИЛ-13). Препараты вводятся подкожно, не оказывают серьёзного иммуносупрессивного действия. К недостаткам препарата относится очень высокая цена.
Помимо этого, специалистами используются пероральные ингибиторы янус-киназ (JAK). Применяются в виде таблеток один раз в день.

Ингибиторы JAK считаются безопасными, но, как и все лекарства, имеют возможные побочные эффекты.
В клинических испытаниях наиболее распространенные побочные эффекты, наблюдаемые у пациентов, использующих ингибитор JAK для лечения кожных заболеваний, включали: бронхит, инфекции уха, инфекции мочевыводящих путей. Редко у пациентов развиваются серьезные побочные эффекты, такие как пневмония или туберкулез.
До того, как вышеуказанные системные лекарства стали доступными, пациентов, нуждавшихся в лечении, воздействующем на весь организм, лечили препаратами, подавляющими всю иммунную систему (цитостатики). Сегодня использование цитостатиков все еще остается актуальным для некоторых пациентов с экземой.
Для контроля над выраженным зудом назначаются антигистаминные препараты, а для лечения инфекционных осложнений – различные виды антибиотиков.
Далее кратко рассмотрим некоторые другие виды экземы.
Контактный дерматит
Принято выделять два основных вида этой формы заболевания: контактный дерматит и аллергический контактный дерматит. В первом случае кожа раздражается непосредственно внешним раздражителем (моющее средство, отбеливатель, мыло и т.п.). Во втором случае встреча кожи с аллергеном запускает аллергическую (иммунную) реакцию.
Существует более 15 000 аллергенов, но некоторые из них встречаются чаще. Наиболее частыми причинами аллергического контактного дерматита являются: никель, продукты питания, косметические средства и электронные сигареты. У части людей контактный дерматит развивается только после того, как химические вещества попали на кожу, а затем на кожу попал солнечный свет. Дерматологи называют этот тип аллергического контактного дерматита фотоконтактным дерматитом.
Лучший способ профилактики контактного дерматита — избегать того, что его вызывает. Если вы можете избежать причины, сыпь и симптомы исчезнут. Для симптоматического лечения доктора назначают местные кортикостероиды и антигистаминные препараты.
Дисгидротическая экзема
Дисгидротическая экзема — это хроническое заболевание, которое вызывает появление небольших волдырей, сухость, зуд кожи. Обычно оно развивается на пальцах, руках и ногах. Другие названия дисгидротической экземы: дисгидроз, острая ладонно-подошвенную экзема, везикулобуллезный дерматит.
Наиболее распространенные симптомы дисгидротической экземы: маленькие твердые болезненные волдыри на ладонях, пальцах и подошвах, зуд, шелушение кожи. После исчезновения волдырей характерна сухая, потрескавшаяся кожа.
Для лечения заболевания специалисты назначают кортикостероиды, фототерапию, антигистаминные средства. В редких случаях применяют системные препараты.
Нейродерматит
Нейродерматит представляет собой кожное заболевание, характеризующееся чрезмерным зудом и расчесыванием, что приводит к воспалительным пятнам на коже.
Хотя исследователи обнаружили, что у некоторых людей повышен риск заболеть нейродермитом, причины этого заболевания до конца не изучены. Возможно, это заболевание развивается, когда нервная система чрезмерно реагирует на раздражитель. Это может объяснить, почему нейродермит часто начинается после переживания сильных эмоций, стресса, тревоги или депрессии. Возможные триггеры нейродермита - это ношение тесной одежды, особенно из шерсти, вискозы или полиэстера, подверженность большому количеству выхлопных газов, потоотделение, жаркую погоду.
Диагноз выставляется врачом-дерматологом на основании осмотра. В лечении данного недуга используют кортикостероиды, прохладные компрессы, антигистаминные препараты, увлажняющие кремы, ингибиторы кальциневрина, инъекции ботулотоксина.
Если стресс или беспокойство являются постоянными в вашей жизни, для избавления от зуда может потребоваться использование психотропных препаратов, уменьшающих беспокойство, и психотерапия.
Нуммулярная экзема
Нуммулярный дерматит — зудящее воспалительное заболевание кожи, чаще всего встречающееся у взрослых среднего возраста.
Учёные идентифицировали много потенциальных триггеров заболевания, однако этиология остается не до конца изученной. Несмотря на доброкачественное течение, нуммулярный дерматит может негативно влиять на качество жизни пациентов. Большинство случаев можно успешно лечить с помощью консервативных мер и местных кортикостероидов, и у большинства пациентов в итоге достигается ремиссия. Нуммулярный дерматит также может называться нуммулярной экземой, дискоидной экземой и микробной экземой (несмотря на то, что он не имеет инфекционного происхождения).
Себорейный дерматит
Себорейный дерматит, иначе называемый «колыбельным дерматитом» у младенцев, представляет собой зудящую чешуйчатую сыпь, возникающую на участках тела с большим количеством сальных желез. Это верхняя часть спины, нос и кожа головы.
Воспаление вызвано реакцией на избыток дрожжей Malassezia, обычно живущих на поверхности кожи. Легкие случаи обычно лечат противогрибковыми кремами или лечебным шампунем. Если состояние более тяжелое, может потребоваться прерывистое применение местных кортикостероидов или ингибиторов кальциневрина. Чаще встречается у детей и взрослых в возрасте от 30 до 60 лет. Среди взрослых и подростков заболевание более распространено у мужчин.
Застойный (варикозный) дерматит
Застойный дерматит, также называемый гравитационным дерматитом, венозной экземой и венозным застойным дерматитом. Данное заболевание возникает при венозной недостаточности и нарушении кровообращения в нижних конечностях. Венозная недостаточность развивается, когда клапаны в венах ног, помогающие проталкивать кровь к сердцу, ослабевают и пропускают обратный ток крови. Это позволяет плазме крови и клеткам крови скапливаться в нижних конечностях. Застойный дерматит может поражать ступни и голени с одной или обеих сторон. Характерно изменение цвета кожи, выглядещей коричневой, фиолетовой, серой или пепельной, зуд, сухость, чувство тяжести или боли после длительного сидения или стояния. Если застойный дерматит не лечить, отек может перейти от лодыжки к голени, и кожа становится блестящей. Открытые раны, называемые венозными язвами, могут образовываться на голенях и стопах. Тяжелый застойный ведет к необратимым изменениям кожи, в том числе утолщению, затвердеванию, потемнению и неровному вид, похожему на булыжник.
Лечение застойного дерматита включает выявление и лечение его первопричины, а также контроль его различных симптомов. Врачи обычно диагностируют застойный дерматит на основании осмотра, но могут также провести ультразвуковое исследование вен, чтобы оценить кровоток и выявить нарушение кровообращения. Некоторые компоненты лечения: компрессионные чулки для уменьшения отека, положение ног выше уровня сердца каждые два часа, избегание продуктов с высоким содержанием соли, витамин С. При покрасневшей или темной, зудящей коже дерматологи могут назначить местные кортикостероиды для уменьшения воспаления. В случае инфицирования назначаются антибактериальные препараты. Хирургическое лечение венозной недостаточности рассматривается специалистами как радикальный метод борьбы с основой болезни.
Часто задаваемые вопросы
Что означает диагноз экзема?
Экзема – группа заболеваний кожи, объединяемых выраженным воспалительным процессом и схожими клиническими проявлениями (зуд, покраснение, утолщение кожи, расчёсы, кровоточивость и т.д.).
Атопический дерматит развивается только у детей?
Наиболее распространённый вариант экземы – атопический дерматит, как правило, начинается в детстве, но может поражать пациентов любого возраста.
Некоторые типы экземы излечиваются самостоятельно или проходят с возрастом?
Вне зависимости от типа экземы раннее обращение к врачу-дерматологу повышает вероятность успешного, эффективного лечения и быстрого уменьшения симптомов. Не стоит пытаться самостоятельно диагностировать у себя и близких экзему, пытаться определить её тип и тем более начать лечение по рекомендациям друзей, знакомых, профессиональных и популярных статей. Все заболевания кожи в той или иной степени имеют схожие проявления (сыпь, зуд, изменение цвета). Корректная постановка диагноза, назначение лечения и контроль за течением болезни – задача для врача-дерматолога.
Все типы экземы лечатся одинаково?
В лечении всех типов экземы используются одинаковые группы препаратов. Однако, в последнее время количество этих препаратов значительно возросло. С одной стороны, это позволяет врачам лучше контролировать заболевание, но с другой напоминает нам о необходимости получения качественной медицинской помощи от врача-специалиста в данной области. Каждый препарат имеет свои показания для применения и возможные побочные эффекты. Разобраться во всех тонкостях и нюансах диагностики и лечения поможет опытный врач-дерматолог.
Как уменьшить риск обострения экземы?
Чистая, в меру увлажнённая кожа – основа профилактики обострений экземы.
Что провоцирует обострение экземы?
Ваша кожа может негативно реагировать на продукты питания, парфюмерию и косметику, ювелирные украшения, одежду. Если вы видите, что любимый продукт, элемент гардероба или ювелирное украшение вызывает кожную сыпь, решительно расставайтесь с ним.
Автор статьи
Хотите попасть на прием к врачу?
Наши услуги
Может быть интересно
пожалуйста подождите



















.png)
.jpg)