Панкреатит
Что такое поджелудочная железа, её роль
Анатомически поджелудочная железа находится позади желудка, а в положении тела лежа на спине, как при аутопсии, - под желудком. Отсюда происходит её русскоязычное наименование. Поджелудочная железа представляет собой удлинённый продолговатый орган, включающий головку, тело и хвост. Как правило, все железы - скопления клеток, выделяющих биологически активные вещества, действующие на другие клетки - в нашем организме принято делить на эндокринные (железы внутренней секреции) и экзокринные (железы внешней секреции). Поджелудочная железа в этом плане является уникальным органом и содержит в своём составе клетки как внешней, так и внутренней секреции. Под внешней секрецией поджелудочной железы подразумевается выделение пищеварительных ферментов в просвет двенадцатиперстной кишки, где они участвуют в расщеплении белков, углеводов, жиров из пищи. Эти ферменты, перемещаясь по протоку поджелудочной железы в просвет двенадцатиперстной кишки в неактивной форме, активируются и начинают действовать только в ней. Это чрезвычайно важно!
Дело в том, что активные пищеварительные ферменты также агрессивны и к собственным клеткам организма, а значит, при преждевременной активации они будут переваривать, повреждать саму поджелудочную железу. Пищеварительные ферменты внутри железы образно можно сравнить с саблей в ножнах. В норме они «режут» только пищу в кишечнике, но не наши собственные ткани. Другой составляющей секрета экзокринной части поджелудочной железы являются бикарбонаты, нейтрализующие кислоту, поступающую в двенадцатиперстную кишку из желудка. Внутренняя секреция заключается в продукции и выбросу поджелудочной железой гормонов в кровь. Специализированные клетки, расположенные в её хвостовой части (островки Лангерганса), вырабатывают ряд чрезвычайно важных гормонов, регулирующих обмен веществ в нашем организме:
-
Гормоны островков Лангерганса: инсулин, глюкагон и соматостатин.
-
Инсулин секретируется бета-клетками, иногда его именуют антидиабетическим гормоном.
-
Глюкагон происходит из альфа-клеток и уравновешивает эффект инсулина.
-
Соматостатин - продукт дельта-клеток, известен как ингибирующий гормон.
Что такое панкреатит
Как известно, суффикс «-ит-», используется в медицине для обозначения заболеваний воспалительного характера.
Воспаление является симптомом многих острых и хронических заболеваний, представляет собой естественную реакцию организма на повреждение или инфекцию. Панкреатит – это воспаление поджелудочной железы.
Панкреатит, не связанный с инфекцией, возникает, когда пищеварительные ферменты активируются еще в поджелудочной железе, повреждая клетки самой железы и вызывая воспаление, либо под действием прямого токсического влияния на орган различных веществ. Повторяющиеся эпизоды острого панкреатита могут приводить к необратимому поражению поджелудочной железы и хроническому панкреатиту. В поджелудочной железе формируется рубцовая ткань, замещающая собой здоровые клетки, что ведет к потере части экзокринной и/или эндокринной функции органа. Последствия плохо функционирующей поджелудочной железы – проблемы с пищеварением и диабет.
Факторы, приводящие к острому панкреатиту:
-
Желчные камни. Желчь из желчного пузыря и пищеварительный секрет поджелудочной железы попадают в двенадцатиперстную кишку через один общий проток, конечная часть которого известна как Фатеров (большой дуоденальный) сосочек. Если в желчном пузыре образуются мелкие камни, мигрируя по протоку, они могут закупоривать его и препятствовать одновременному оттоку желчи и сока поджелудочной железы.
- Избыточное потребление алкоголя. Патофизиология алкогольного панкреатита остается не до конца изученной, так как прямое токсическое действие алкоголя на поджелудочную железу носит комплексный характер. Предполагается, что алкоголь одинаково повреждает железистые клетки, эпителий протоков поджелудочной железы и её звездчатые клетки. Более того, чрезмерное употребление алкоголя приводит к созданию провоспалительной микросреды, способствующей фиброзу поджелудочной железы.
- Некоторые лекарства (иАПФ, цитозин, дапсон, эстрогены, фуросемид, изониазид, метронидазол, статины, сульфаниламиды, тиазиды, тетрациклин, вальпроат и др.)
- Наследственные мутации (гены PRSS1, CFTR, SPINK). Врачи задумываются об этом при раннем начале (возраст <20 лет) заболевания.
- Ожирение и дислипидемия. Высокий уровень триглицеридов в крови (гипертриглицеридемия).
- Высокий уровень кальция в крови (гиперкальциемия), который может быть вызван избыточной функцией паращитовидных желез (гиперпаратиреоз).
- Рак поджелудочной железы. При росте опухоли из головки поджелудочной железы нарушается отток её секрета и запускается процесс самопереваривания железы. Как правило, рак головки поджелудочной железы проявляется желтухой.
- Операции на брюшной полости, эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) - метод диагностики патологии желчных и панкреатических протоков.
- Муковисцидоз. При данном заболевании секрет поджелудочной железы очень вязкий и не может нормально оттекать в просвет двенадцатиперстной кишки.
- Травмы живота.
- Инфекционные заболевания (аскаридоз, клонорхоз, вирус коксаки, цитомегаловирус, ВИЧ, эпидемический паротит, микоплазма, туберкулез, токсоплазмоз).
Иногда причина панкреатита остается неизвестной. В таких случая врач говорят об идиопатическом панкреатите.
Проявления панкреатита
Выделяют 2 формы панкреатита: острый и хронический.
Клиническая картина острого панкреатита очень выраженная. Пациенты испытывают сильную боль. Часто это происходит после обильного потребления алкоголя и жирной пищи. Пациенты с избыточным весом более подвержены острому панкреатиту вследствие повышенного риска желчнокаменной болезни и закупорки желчных протоков камнями, препятствующими оттоку желчи и секрета поджелудочной железы.
Симптомы острого панкреатита:
-
интенсивная боль в верхней части живота, нередко опаясывающего характера, отдающая в спину;
-
напряжение передней брюшной стенки при прикосновении к животу;
-
высокая температуру тела;
-
учащенный пульс;
-
тошнота, рвота;
-
желтушная окраска кожи и склер;
-
признаки забрюшинного кровоизлияния (симптом Куллена = околопупочное; симптом Грея-Тернера = боковое), встречаются редко.
Признаки хронического панкреатита:
ноющая боль в верхней половине живота, усиливающаяся после еды;
выраженное похудение в результате нарушения всасывания питательных веществ (мальабсорбция);
жирный, зловонный стул (стеаторея).
Диагностика панкреатита
Ведущим симптомом в клинической картине острого панкреатита является боль. Предположение о наличии панкреатита строится на основе характера, локализации болей, обстоятельств их возникновения, продолжительности, сопутствующих нарушениях пищеварения, эндокринной функции.
Для подтверждения диагноза панкреатита используются инструментальные методы исследования:
-
обзорная рентгенография органов брюшной полости. На рентгеновском снимке можно увидеть контуры органов брюшной полости и, что крайне важно, исключить перфорацию полого органа.
-
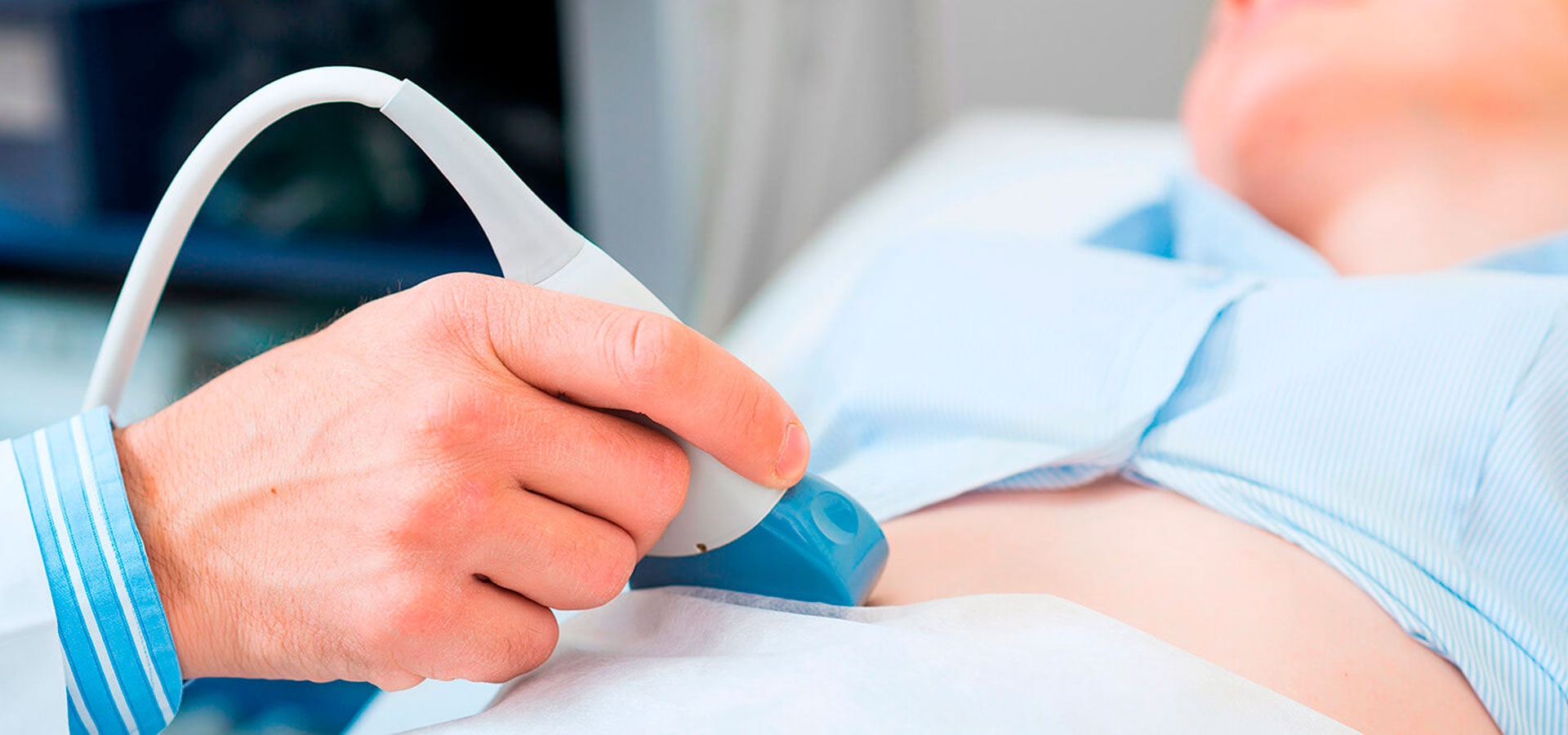
УЗИ. Ультразвуковое исследование позволяет оценить размеры поджелудочной железы и её протоков, структуру железы, а при расширенном осмотре также содержимое желчного пузыря и протоков на наличие камней.
-
ЭРХПГ, или эндоскопическая ретроградная холангиопанкреатография. Применяется для выявления патологии желчных и панкреатических протоков.
Данное исследование включает два этапа: введение контрастного вещества в желчные протоки посредством эндоскопа - длинной гибкой трубки с источником света и камерой на конце, введенного в двенадцатиперстную кишку через рот, пищевод и желудок, и рентгеновского снимка. Контраст позволяет четко увидеть желчные протоки на рентгеновских снимках, их просвет, проходимость.
-
КТ (компьютерная томография) дает подробные изображения внутренних органов и более информативна, чем рентген. Для полноценной оценки патологии органов брюшной полости в ходе проведения компьютерной томографии в вену пациента вводится специальный контраст;
-
МРХПГ (магнитно-резонансная холангиопанкреатография). Методика сходна с ЭРХПГ, но вместо рентгена применяется магнитно-резонансная томография.
-
Лучшим лабораторным тестом в диагностике острого панкреатита является оценка уровня липазы (фермент поджелудочной железы, который расщепляет жиры) сыворотки крови. Если концентрация липазы более чем в 3 раза превышает верхнюю границу нормы, высока вероятность диагноза острого панкреатита. Уровни липазы в сыворотке повышаются в течение 4-8 часов после начала острого панкреатита и остаются повышенными в течение 8-14 дней. Измерение липазы является более чувствительным и специфичным показателем для заболевания поджелудочной железы, чем измерение амилазы.
-
Определение амилазы сыворотки крови в современных условиях менее предпочтительно для диагностики острого панкреатита. Липаза обеспечивает большую чувствительность и специфичность, поскольку амилаза также секретируется другими органами. Амилаза сыворотки быстро повышается при остром панкреатите, но возвращается к норме через 48-72 часа.
-
В общем анализе крови при остром панкреатите могут быть лейкоцитоз (повышение количества лейкоцитов, ответственных за воспаление) и гемоконцентрация (сгущение крови), характерные для тяжелых форм заболевания.
Стандарты обследования при остром панкреатите также включают контроль уровней натрия, калия, мочевины, креатинина, кальция, глюкозы, бикарбонатов и т.д. Отклонения кальция, мочевины и глюкозы могут иметь значение для прогноза. Расширенные метаболические панели, включающие альбумин, щелочную фосфатазу, аспартатаминотрансферазу (АСТ), аланинаминотрансферазу (АЛТ) и общий билирубин, могут сообщить о возможной связи панкреатита с заболеваниями печени и желчевыводящих путей.
- С-реактивный белок.
Концентрация С-реактивного белка (СРБ) > 150 мг/дл в течение первых 48 часов после проявления заболевания свидетельствует об остром некротическом панкреатите.
- Прокальцитонин.
Измерение прокальцитонина может помочь дифференцировать легкое и тяжелое заболевание и должно проводиться на ранней стадии болезни.
- Трипсин.
Уровни трипсина указывают на повреждение поджелудочной железы. Концентрации значительно повышены при остром панкреатите.
- Интерлейкин 6.
Повышенные концентрации интерлейкина 6 (рутинно не определяются) связаны с худшим прогнозом при панкреатите.
Для определения показаний к назначению препаратов из группы ферментов поджелудочной железы (панкреатин) используется анализ содержания жира в кале.
Осложнения панкреатита
.png)
Панкреатит может вызвать серьезные осложнения. Чем больше эпизодов острого панкреатита перенёс пациент, тем выше вероятность осложнений.
Острый панкреатит грозит полиорганной недостаточностью. Это связано с самоперевариванием поджелудочной железы и формированием системного воспалительного ответа. Такого рода состояние может проявляться почечной недостаточностью, острой дыхательной недостаточностью (острый респираторный дистресс -синдром), инфекционными осложнениями (формирование воспалительного очага в поджелудочной железе вплоть до развития абсцесса). При образовании полости под названием псевдокиста (в отличие от истинной кисты она не имеет эпителиальной выстилки) есть риск её последующего разрыва, в том числе с фатальным кровотечением.
Как острый, так и хронический панкреатит ведут к снижению продукции ферментов, необходимых для расщепления питательных веществ из пищи. Это может привести к истощению организма, диарее и потере веса.
Повреждение бета-клеток поджелудочной железы, вырабатывающих инсулин, из-за хронического панкреатита может привести к сахарному диабету.
Длительное воспаление признано фактором риска развития рака поджелудочной железы.
Как предотвратить панкреатит (профилактика)

- Отказаться от употребления алкоголя.
- Риски и вред, связанные с употреблением алкоголя, систематически оценивались и пересматривались на протяжении многих лет и хорошо задокументированы. Всемирная организация здравоохранения опубликовала следующее заявление в журнале The Lancet Public Health: «когда речь идет об употреблении алкоголя, не существует безопасного количества, которое не повлияло бы на здоровье». Источник: https://avenumed.ru/poleznaya-informatsiya/pankreatit/
- Алкоголь является токсичным, психоактивным и вызывающим зависимость веществом, и десятилетия назад Международное агентство по изучению рака отнесло его к канцерогенам группы 1 — это группа самого высокого риска, в которую также входят асбест, радиация и табак. Источник: https://avenumed.ru/poleznaya-informatsiya/pankreatit/
- Отказаться от курения. Если вы курите, бросьте. Если вы не курите, не начинайте. Если вы не можете бросить курить самостоятельно, обратитесь за помощью к врачу. Современные препараты для отказа от курения не ограничиваются широко известными никотиновыми пластырями. Источник: https://avenumed.ru/poleznaya-informatsiya/pankreatit/
- Соблюдать диету с умеренным содержанием жиров. При уже имеющихся заболеваниях пищеварительной системы диета должна обсуждаться со специалистом (гастроэнтеролог, диетолог).
- Своевременно обращаться к врачу при наличии дискомфорта, болей в левом или правом подреберье, не откладывать лечение желчнокаменной болезни.
Лечение панкреатита
Острый панкреатит лечится в условиях стационара. В зависимости от причин, сопутствующих состояний, осложнений, терапия может быть только консервативной или включать хирургическое вмешательство.
В состав базовой терапии входит голод в течение первых суток, назначение спазмолитиков, обезболивающих средств, внутривенное введение солевых растворов.
Обезболивающие средства. Назначение вида таких препаратов зависит от тяжести болей. В тяжёлых случаях могут применяться наркотические анальгетики.
При болях в животе до обращения к врачу не рекомендуется принимать обезболивающие препараты самостоятельно. Это затрудняет дальнейшую диагностику. Исключение - препараты, снижающие спазм гладкой мускулатуры.
Хирургическое лечение направлено на восстановление движения желчи при вклинении камня из желчного пузыря в Фатеров сосочек, удаление жидкости из брюшной полости и омертвевших тканей при развитии осложнений.
Холецистэктомия, операции при псевдокистах поджелудочной железы выполняются, как правило, позже в плановой форме.
Автор статьи
Хотите попасть на прием к врачу?
Наши услуги
Может быть интересно
пожалуйста подождите

























